ENFERMEDAD DEL ALZHEIMER
Las enfermedades neurodegenerativas son enfermedades que afectan al sistema nervioso y que, de forma progresiva, van afectando a distintas funciones de este produciendo síntomas diversos (debilidad, problemas cognitivos, dificultad para caminar, temblor…)
La enfermedad de Alzheimer, además de la demencia más frecuente, es la enfermedad neurodegenerativa más frecuente; 2 de cada 3 pacientes con demencia sufren esta enfermedad como responsable de sus síntomas. Se estima que hasta 30 millones de personas en el mundo la padecen.
La mayoría de estas enfermedades se producen porque proteínas “anormales” se van depositando de forma progresiva en distintas partes del cerebro, produciendo un daño en las neuronas (lo que llamamos “neurodegeneración”). En el caso de la enfermedad de Alzheimer la proteína depositada es el amiloide. El inicio de este daño en las neuronas puede empezar muchos años antes de que los pacientes comiencen a tener síntomas (problemas de memoria por ejemplo en el caso del Alzheimer).
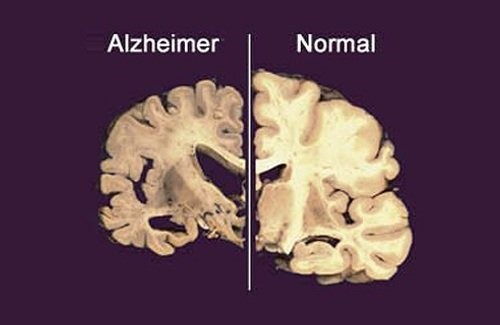
Los síntomas de la enfermedad de Alzheimer, como ocurre en la mayoría de estas enfermedades, tienen un inicio lento y progresivo, los pacientes comienzan a notarlos poco a poco a lo largo de meses o incluso años.
La forma de inicio más frecuente, como es conocido por la mayoría de gente, es una afectación de la memoria “reciente”; no hay problema para recordar lo pasado (el nombre de un amigo de la infancia, la dirección de una casa antigua…) pero sí dificultad para “grabar” lo nuevo (una conversación reciente, una cita médica, donde se ha guardado algo en la casa…).
Además de esta forma de comienzo, de forma menos frecuente, algunos pacientes comienzan con síntomas distintos a un problema de memoria (son lo que llamamos las formas “no amnésicas” de la enfermedad). Estas formas en los que no se afecta la memoria al principio son más frecuentes en pacientes que comienzan con los síntomas a una edad más joven. Algunos de estos síntomas son:
- Afectación del lenguaje: dificultad para encontrar las palabras al hablar, para entender lo que dicen los demás, para hacer un uso apropiado de la gramática (hay pacientes que comienzan a hablar “como un jefe indio”)…
- Afectación “visual”: dificultad para orientarse por la calle (con episodios de desorientación o de perderse por lugares que son conocidos), para reconocer las caras conocidas, para encontrar objetos que están junto a otros (en un estante de la cocina, en una mesa muy llena de adornos…), para calcular la distancia de los coches al cruzar una avenida…
- Problemas conductuales: síntomas de ansiedad, episodios de irritabilidad o incluso agresividad con los demás, apatía (poca iniciativa, poca capacidad para experimentar placer…), desinhibición sexual, alucinaciones visuales, ideas erróneas de que los demás van a perjudicarles, robarles o hacerles daño…cuando estos son los únicos síntomas de la enfermedad al comienzo los pacientes pueden ser erróneamente diagnosticados de una enfermedad psiquiátrica.
- Problemas para manejar una o ambas manos: para desarrollar un trabajo con ellas que antes podía hacerse o para realizar movimientos concretos (hacer el movimiento de darle la vuelta a una tortilla, apretar un tornillo, usar un peine, llenar un vaso con una botella…).
Solo una minoría de casos de enfermedad de Alzheimer tiene un origen genético. En el resto de casos, los “esporádicos”, hay dos factores sobre los que no se puede actuar que aumentan el riesgo de padecerla: la edad (a mayor edad mayor riesgo), y ser mujer (la enfermedad es algo más frecuente en ellas que en los hombres).
En cambio, hay otros factores “modificables” que aumentan también el riesgo de sufrir una enfermedad de Alzheimer, y por tanto es importante prevenir su aparición o tratarlos en caso de que se padezcan; estos son: la hipertensión arterial, la diabetes, la obesidad, el sedentarismo o inactividad física, la depresión y la baja estimulación cognitiva o bajo nivel educativo a lo largo de la vida.
La evolución habitual de los pacientes con esta enfermedad es hacia un empeoramiento progresivo de los síntomas, de los problemas de memoria y otros, lo que va condicionando que vayan perdiendo la capacidad para realizar distintas tareas de forma autónoma; pero la velocidad con que esto ocurre es muy variable entre unos pacientes y otros (algunos conservan su independencia durante bastantes años).
Al inicio los problemas cognitivos, a pesar de existir, no impiden que los pacientes puedan realizar la mayoría de tareas (incluso trabajar o conducir). Con el tiempo los problemas van dificultando algunos aspectos, como realizar trabajos complejos, hacer cuentas difíciles o manejar dinero. Los pacientes pueden ir notando dificultad para reconocer a gente ajena a la familia o para orientarse por lugares que se salen de su ambiente más habitual. En los momentos en los que la enfermedad está más avanzada, los pacientes van necesitando ayuda para cada vez más tareas, como elegirse la ropa, y finalmente también para tareas básicas como el aseo, el vestido, o desarrollan problemas de movilidad, dificultad para reconocer a las personas más cercanas o para controlar la orina.
Hasta hace muy poco tiempo el diagnóstico de la enfermedad era fundamentalmente clínico, es decir, se basaba en la valoración en consulta mediante distintas pruebas cognitivas por parte del neurólogo. Este diagnóstico podía apoyarse por algunas pruebas de radiología o de medicina nuclear, como una resonancia magnética o un PET cerebral.
Pero desde hace pocos años, existen algunas herramientas que nos permiten hacer un diagnóstico “biológico” de la enfermedad, demostrando el depósito de esa proteína (el amiloide), en el cerebro de los pacientes. Estas son fundamentalmente algunas pruebas modernas de medicina nuclear, como el PET-amiloide, y el análisis de algunas sustancias en el líquido cefalorraquídeo (para esto segundo hay que realizar una punción lumbar, la misma técnica que se hace para administrar la anestesia epidural a una embarazada).
Estas técnicas modernas son especialmente importantes en pacientes que se encuentren al inicio de la enfermedad, porque nos permiten hacer un diagnóstico seguro cuando los síntomas son aún leves y los pacientes funcionalmente independientes.
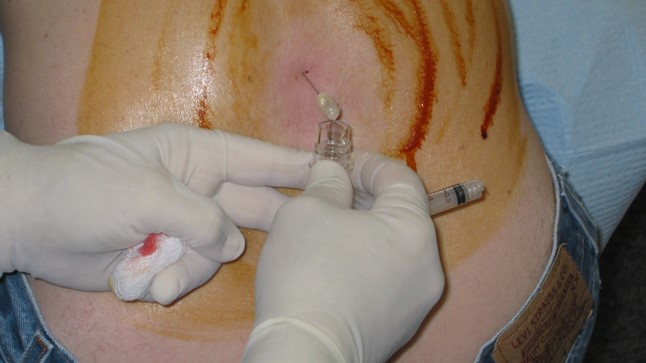
Técnica de la punción lumbar
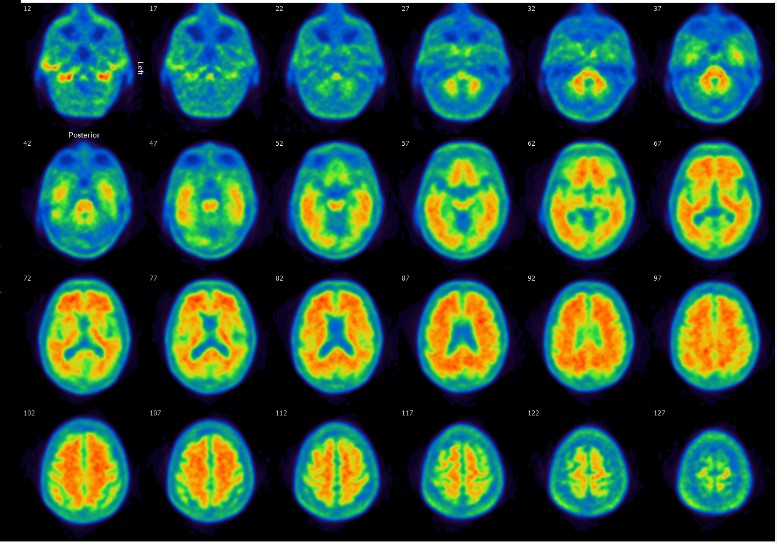
PET-amiloide cerebral de un paciente con Alzheimer
Hay distintos tipos de tratamientos farmacológicos que utilizamos en la enfermedad de Alzheimer:
- Tratamientos “modificadores” de la enfermedad: son tratamientos que actualmente se encuentran en investigación, no están aprobados aún en nuestro país. Buscan enlentecer o frenar la evolución de la enfermedad, permitiendo que los pacientes, si se realiza un diagnóstico precoz cuando sus síntomas son aún leves, no evolucionen a una situación de peor funcionalidad y mayor dependencia.
- Tratamientos “sintomáticos” para los problemas de memoria: estos tratamientos no influyen sobre la evolución de la enfermedad, pero pueden mejorar algunos de sus síntomas. Existen fundamentalmente dos tipos: los anticolinesterásicos (Donepezilo, Rivastigmina, Galantamina) y la Memantina.
- Tratamientos para los “síntomas acompañantes”: son tratamientos que buscan mejorar algunos de los síntomas que pueden acompañar a la enfermedad con la evolución de la misma: la ansiedad o angustia, el ánimo bajo o los síntomas depresivos, la dificultad para dormir, la irritabilidad o agresividad… Dentro de este grupo se encuentran los antidepresivos, los ansiolíticos, los hipnóticos o los antipsicóticos.
Además de los tratamientos farmacológicos, es importante que los pacientes realicen tareas de estimulación cognitiva, porque se ha visto que estas ayudan a enlentecer la progresión de la enfermedad y a que estos mantengan la máxima independencia durante el mayor tiempo posible. Además de centros específicos en donde se realizan este tipo de actividades, existen numerosos recursos como páginas Web o aplicaciones móviles donde se enseñan ejemplos de actividades para los pacientes y sus familias.
El Alzheimer es una enfermedad que en la mayoría de los casos tiene una lenta progresión hacia el empeoramiento de distintas funciones cognitivas, por lo que el primer objetivo de los neurólogos y del resto de profesionales que la atendemos es conseguir que los pacientes se mantengan autónomos el mayor tiempo posible y que en las distintas etapas de la enfermedad disfruten de una buena calidad de vida, tanto ellos como sus familiares y cuidadores.
Un aspecto importante es que los pacientes puedan decidir libremente, de acuerdo con sus familiares, sobre la atención que van a recibir en las distintas fases de la enfermedad; qué tratamientos y medidas de soporte quieren que se les apliquen y cuáles no, de qué tipo de ayudas van a poder beneficiarse en caso de empeorar su situación, qué persona va a tomar las decisiones en caso de que ellos estén menos dispuestos para hacerlo, etc. Existen recursos legales para ello y es importante que los pacientes y familias tengan toda la información desde el principio.
Somos muchos los profesionales involucrados en la enfermedad de Alzheimer, y además de intentar ofrecer la mejor atención posible en nuestras consultas tanto a pacientes como a familiares, en los distintos momentos de la enfermedad, estamos realizando grandes esfuerzos en la investigación de la misma. Se están realizando importantes avances científicos a una gran velocidad los últimos años; esperamos que en breve podamos realizar diagnósticos cada vez más precoces y dispongamos de tratamientos que frenen o enlentezcan la progresión de la enfermedad, permitiendo que los pacientes puedan disfrutar de muchos años de vida siendo independientes.